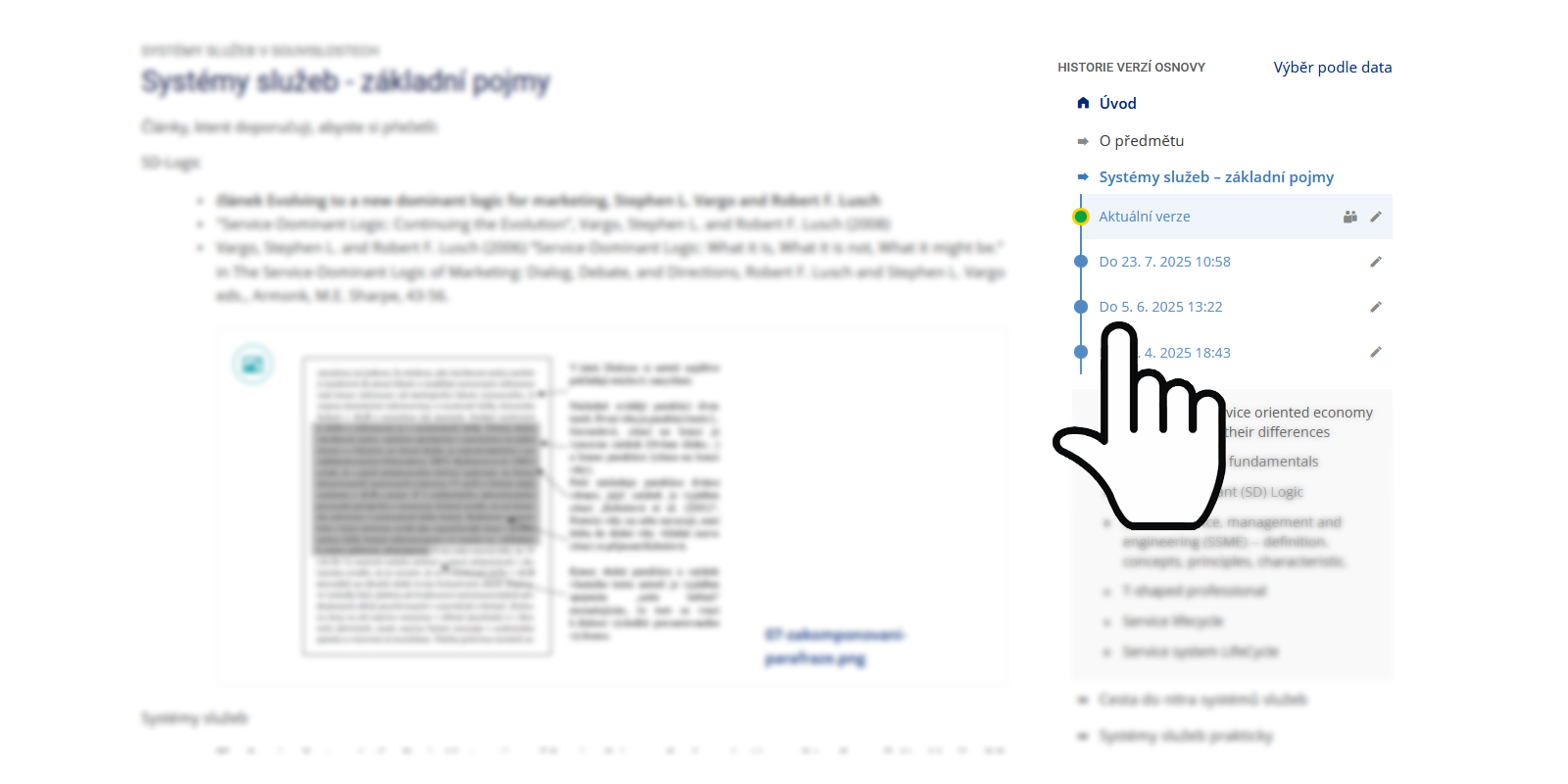
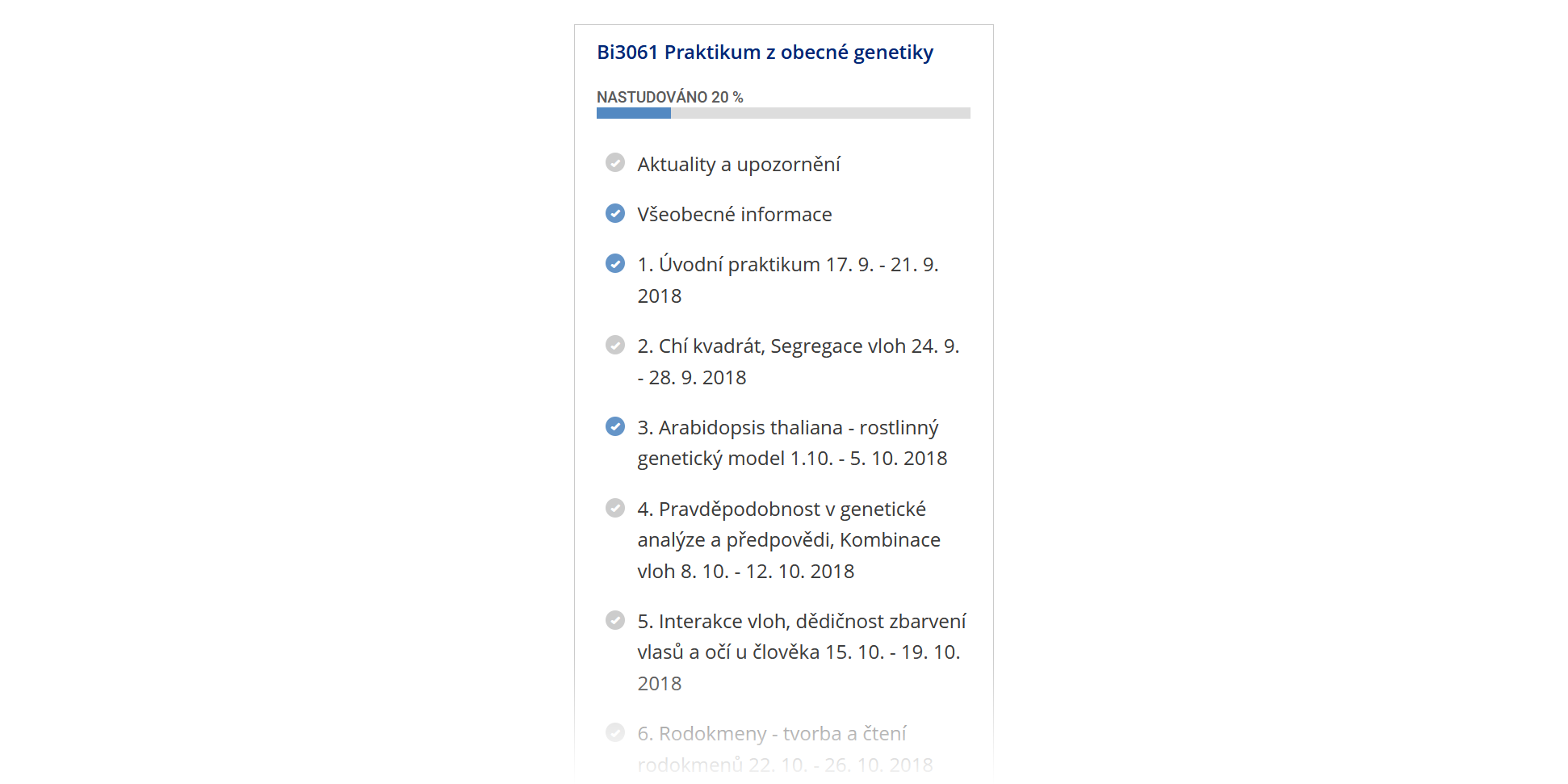
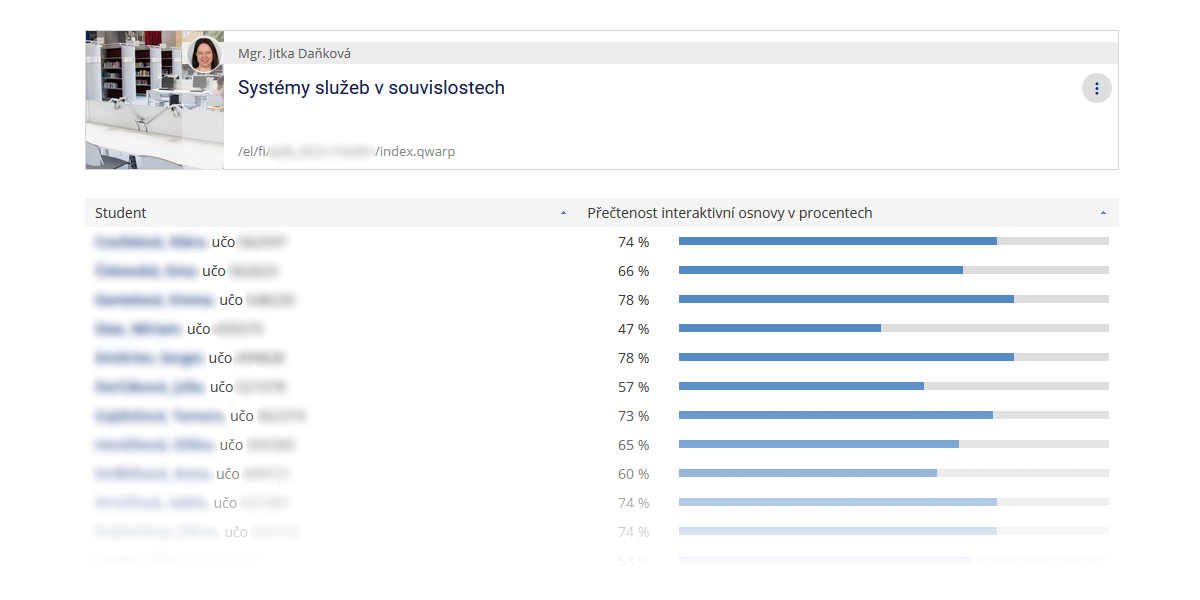
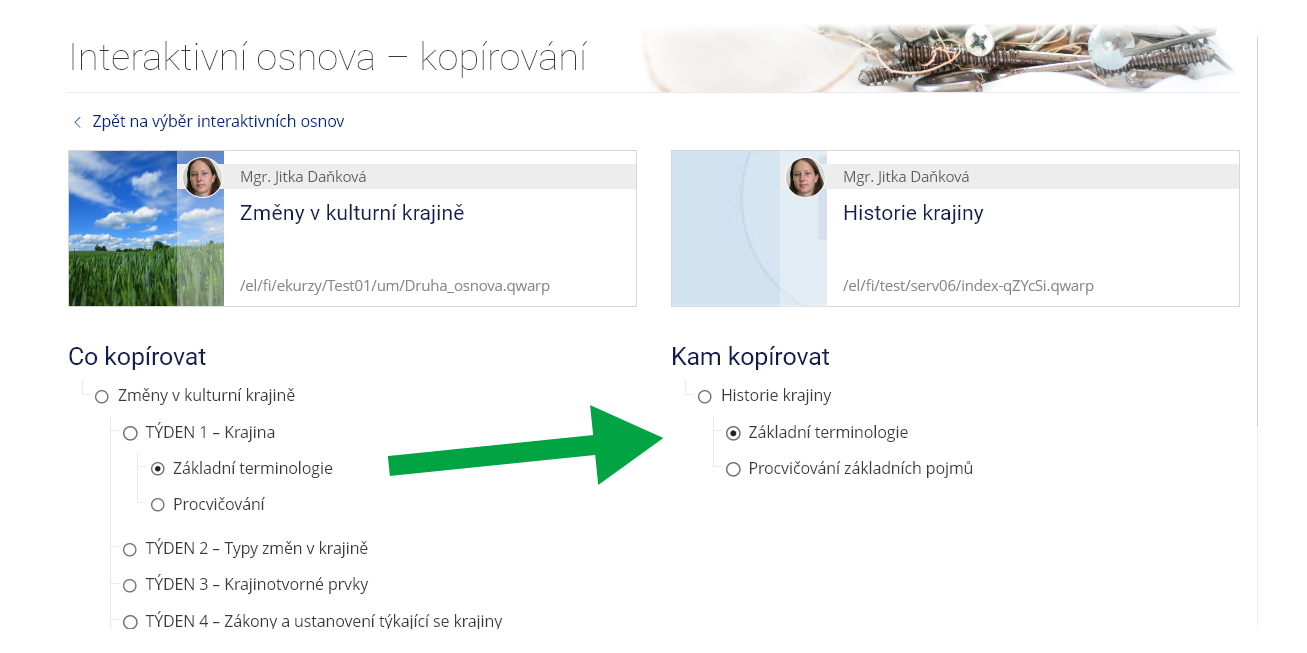
Ošetřovatelská péče v neurologii
Anotace předmětu:
Předmět je koncipován jako teoreticko-praktický celek. Je součástí komplexu předmětů z klinického ošetřovatelství. Seznamuje s klinickými stavy z hlediska ošetřovatelské péče a potřeb pacientů změněných v souvislosti s onemocněními, které postihují nervový systém a které výrazně ovlivňují kvalitu života člověka. Informuje rovněž o multidisciplinárním přístupu a odlišnostech individuální péče v oblasti různých forem zdravotní péče
Kapitoly:
-
1 Obecná specifika ošetřovatelství v neurologii
-
2 Stručné základy neuroanatomie a neurofyziologie
-
2.1 Mozek-skladba, spotřeba energie, cévní zásobení
-
2.2 Neuron-synapse, vzruch-reflexní oblouk-reflex
-
2.3 Hybnost a její poruchy
-
2.4 Čití a jeho poruchy
-
2.5 Mozkové nervy a jejich poruchy
-
2.6 Kůra mozková a její poruchy
-
2.7 Vědomí a poruchy vědomí
-
2.8 Syndrom meningeální
-
2.9 Syndrom nitrolební hypertenze
-
-
3 Základy neurologického vyšetření
-
4 Vyšetřovací metody - ošetřovatelské nároky před, při a po jejich realizaci
-
5 Vyšetření očního pozadí
Kapitola obsahuje:
5
Odpovědník
26
Text
-
1 Cévní mozkové příhody – CMP
-
2 Nádory mozku a míchy
-
3 Degenerativní a demyelinizační choroby mozku a míchy
-
4 Úrazy mozku a míchy
-
5 Epilepsie a jiná záchvatovitá onemocnění
-
6 Neuroinfekce – záněty mozku, míchy a jejich obalů
-
6.1 Hnisavý zánět obalů mozku a míchy – purulentní meningitis
-
6.2 Tuberkulózní zánět mozku a míchy – bazilární meningitis
-
6.3 Serózní zánět mozku, mozkomíšních obalů – serózní encefalitis, meningitis
-
6.4 Pásový opar – herpes zoster
-
6.5 AIDS – encefalitis, komplexní postižení CNS
-
6.6 Vzteklina – Lyssa, rabies
-
6.7 Dětská obrna – poliomyelitis anterior acuta
-
6.8 Tetanus
-
6.9 Lymská borelióza
-
6.10 Chorea minor (posunčina, tanec Sv.Víta)
-
6.11 Syfilis CNS
-
6.12 Zánět míchy a kořenů, polyradiculomyelitis Guillain – Barre
-
6.13 Metabolická poškození mozku a intoxikace
-
-
7 Vertebrogenní onemocnění
-
8 Choroby periferních nervů, svalová onemocnění
-
9 Dětská mozková obrna (DMO), vývojové poruchy
Kapitola obsahuje:
9
Odpovědník
49
Text
Kapitola obsahuje:
1
Odpovědník
Předchozí