Fyziologie
-
Fyziologie
-
Nyní studovat1 Základní fyziologické a patofyziologické principy a koncepty
-
Nyní studovat2 Fyziologie a patofyziologie krve
-
Nyní studovat3 Fyziologie a patofyziologie imunity
-
Nyní studovat4 Fyziologie a patofyziologie dýchání
-
•4.1 Přehled fyziologie dýchání
-
•4.2 Hlavní procesy dýchání
-
•4.3 Krevní plyny
-
•4.4 Respirace a acidobazická rovnováha
-
•4.5 Regulace dýchání
-
•4.6 Obranné dýchací reflexy
-
•4.7 Hypoxie
-
•4.8 Hypokapnie a hyperkapnie
-
•4.9 Poruchy respiračních funkcí
-
•4.10 Patofyziologie hlavních onemocnění plic
-
•4.11 Respirační insuficience
-
-
Nyní studovat5 Fyziologie a patofyziologie oběhu krve a lymfy
-
Nyní studovat6 Fyziologie a patofyziologie trávení a vstřebávání
-
•6.1 Přehled a základní pojmy z fyziologie trávicího ústrojí
-
•6.2 Řízení trávicího systému
-
•6.3 Pohyby trávicí trubice
-
•6.4 Principy trávení a vstřebávání
-
•6.5 Imunitní systém trávicího ústrojí
-
•6.6 Krevní oběh trávicího ústrojí
-
•6.7 Dutina ústní
-
•6.8 Hltan (farynx) a jícen (ezofagus)
-
•6.9 Žaludek
-
•6.10 Tenké střevo
-
•6.11 Tlusté střevo a konečník
-
•6.12 Slinivka břišní (pankreas)
-
•6.13 Játra a žluč
-
•6.14 Poruchy tvorby slin
-
•6.15 Poruchy polykání (dysfagie)
-
•6.16 Gastroezofageální reflux (GER)
-
•6.17 Poruchy žaludeční motility a sekrece
-
•6.18 Peptický vřed
-
•6.19 Nevolnost a zvracení
-
•6.20 Malabsorpční syndrom
-
•6.21 Průjem a zácpa
-
•6.22 Ileus
-
•6.23 Nedostatečnost slinivky břišní (pankreatická insfucience)
-
-
Nyní studovat7 Fyziologie a patofyziologie jater
-
Nyní studovat8 Fyziologie a patofyziologie metabolismu
-
Nyní studovat9 Fyziologie a patofyziologie výživy
-
Nyní studovat10 Fyziologie a patofyziologie výměny tepla a kůže
-
Nyní studovat11 Fyziologie a patofyziologie ledvin a vylučování
-
Nyní studovat12 Fyziologie a patofyziologie vnitřního prostředí
-
Nyní studovat13 Fyziologie a patofyziologie žláz s vnitřní sekrecí
-
•13.1 Základní pojmy a principy
-
•13.2 Hypotalamus-hypofýza
-
•13.3 Žlázy regulované osou hypotalamus-hypofýza
-
•13.4 Žlázy s odlišnou regulací
-
•13.5 Další látky hormonálního charakteru
-
•13.6 Základní pojmy
-
•13.7 Patofyziologie jednotlivých žláz
-
•13.7.1 Poruchy hypothalamu
-
•13.7.2 Poruchy hypofýzy
-
•13.7.3 Patofyziologie štítné žlázy
-
•13.7.4 Patofyziologie kůry nadledvin
-
•13.7.5 Patofyziologie pohlavních hormonů
-
•13.7.6 Patofyziologie příštítných tělísek
-
•13.7.7 Patofyziologie dřeně naledvin
-
•13.7.8 Patofyziologie endokrinního pankreatu – diabetes mellitus
-
-
•13.8 Testovací otázky
-
-
Nyní studovat14 Fyziologie a patofyziologie rozmnožování a těhotenství
-
Nyní studovat15 Obecná neurofyziologie
-
Nyní studovat16 Fyziologie a patofyziologie svalstva a pohybového aparátu
-
Nyní studovat17 Fyziologie a patofyziologie CNS
-
Nyní studovat18 Fyziologie práce
-
Nyní studovat19 Vliv životního prostředí na fyziologické funkce
-
Nyní studovat20 Souhrnné testovací otázky
-
5.4 Fyziologie cév
5.4 Fyziologie cév
Dělení cév a základy cévní hemodynamiky
Cévy se dělí na krevní a lymfatické, krevní pak na tepny, kapiláry a žíly. Dále je možné je dělit funkčně na cévy:
- pružníkové, zejm. aortu a velké tepny, které se roztáhnou vlivem vypuzené krve a svou elasticitou ji pak v diastole přenášejí do periferie
- rezistenční, které regulují přítok k tkáním svým rozšířením (dilatací) či zúžením (konstrikcí)
- prekapilární sfinktery a kapiláry
- kapacitní cévy, v podstatě žíly, v nichž jsou pak až ¾ krve obsažené v systémovém řečišti
Tok krve cévami závisí nejen na vlastnosti cév (elasticita, poddajnost), ale na jejich průměru, a to na jeho čtvrté (!) mocnině. Průměr cévy tak ovlivňuje nejen průtok cévou, ale i odpor cévy. Proudění je za fyziologických okolností laminární, v podstatě rovnoběžný ve všech vrstvách, při změnách cév se může stát turbulentním (vířivým).
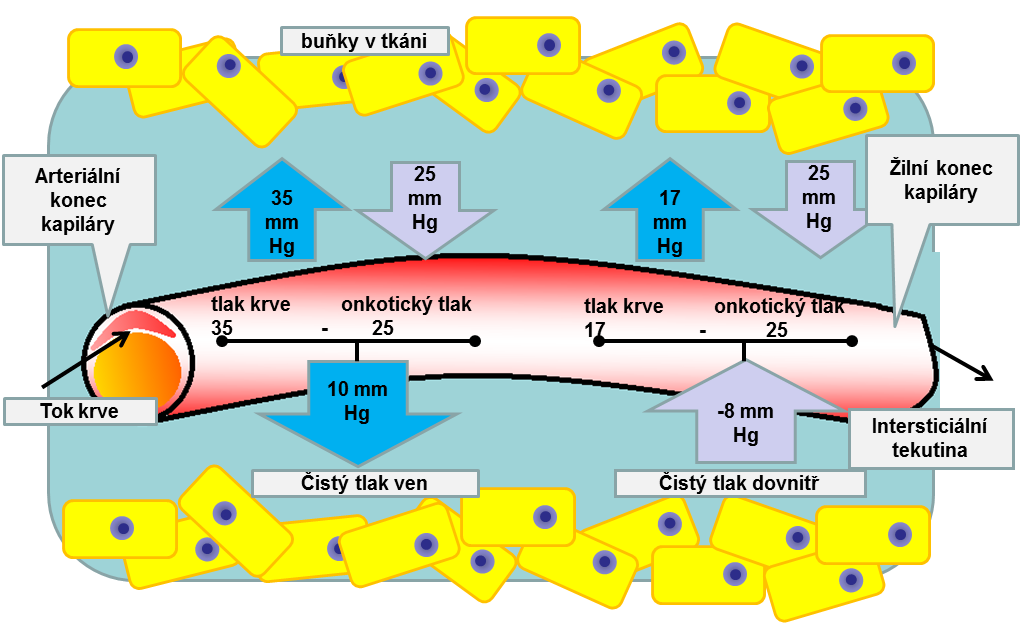
Kapiláry, Starlingova rovnováha a intersticiální tekutina
Množství kapilár v těle je úctyhodné, hovoří se až o 40 miliardách, přičemž ne všechny jsou v daném okamžiku otevřeny a i jejich hustota je rozdílná v různých tkáních.
V kapilárním řečišti probíhá výměna tekutiny s intersticiální tekutinou (tkáňovým mokem). Pro výměnu jsou rozhodující:
- tlaky na arteriálním a venózním konci řečiště
- tlak intersticiální tekutiny
- onkotický tlak krevních bílkovin
Na tepenném konci je tekutina filtrována z cévy ven, na venózním konci je opět nasávána. K návratu tekutiny přispívá i onkotický tlak krevních bílkovin, především albuminu.
Celkově tyto přesuny tekutin a tlaky vyjadřuje Starlingova rovnováha.
Narušení jednotlivých parametrů způsobuje otoky. Může jít o otoky z vysokého tlaku na venózním konci (hydrostatické otoky, např. při ztíženém žilním odtoku při ucpání žíly trombózou) nebo otoky z nízkého tlaku onkotického (tzv. hypalbuminemické) – malé zpětné nasávání tekutiny při nedostatku krevních bílkovin vede k jejímu hromadění v intersticiu. Další typy otoků jsou zánětlivé (zde se podílí zvýšený tlak na ateriálním konci při vysokém přítoku do zaníceného místa a zánětem zvýšeně propustná kapilární membrána) a lymfatické (lymfedém) při narušeném odtoku lymfy.¨
Venózní (žilní) cirkulace
Tlak v žilní cirkulaci je velmi nízký. Na tok krve žilami má vliv činnost srdce (tzv. vliv a tergo, část žilního tlaku je stále pozůstatkem tlaku vznikajícího v srdci, a sací síla srdce), ale působí tu i další vlivy: svalová pumpa (činnost svalů stlačuje žíly a posouvá krev zpět k srdci), anatomická blízkost tepen a žil (pulsová vlna na tepně také stlačuje žíly a působí obdobně jako svaly) a významný je i vliv dýchání. Během nádechu klesá v hrudníku tlak, tím se velké žíly roztahují a nasávají více krve. Naopak při výdechu se stlačují a tlak v nich stoupá (patrné např. jako viditelné krční žíly při křiku).
Mimoto mají žíly i svůj vlastní tonus (napětí stěny) ovlivňovaný rovněž sympatickými nervy.
V žilách dolních končetin jsou navíc žilní chlopně, které zamezují zpětnému toku krve, k němuž by vedl hydrostatický tlak u stojícího člověka.
K zlepšení odtoku krve ze žilního systému, zejm. dolních končetin, je tak vhodné uložit je výše či vykonávat svalovou činnost (chůzi či aspoň stoupání na špičky na místě).
Lymfatická (mízní) cirkulace
Lymfa vzniká z tkáňového moku (intersticiální tekutiny), která se ne zcela vstřebala na venózním konci kapiláry (za den jsou to asi 2 litry z 20 litrů profiltrované tekutiny, tedy cca 10 %). Obsahuje malé množství bílkovin, které však musejí být z tkání odstraněny. Lymfa odtéká slepě začínajícími lymfatickými vlásečnicemi, které se postupně sbíhají do větších cév. Lymfa protéká lymfatickými uzlinami, které ji obohacují o lymfocyty a kde zároveň může docházet k imunitním reakcím. Příkladem je šíření infekce či nádorů – zduření příslušných uzlin je proto významným příznakem některých chorobných stavů.
Lymfa výsledně ústí do žilního systému, tedy zpět do krve.
Porucha cirkulace lymfy vede k její stagnaci a vzniku specifického, tuhého otoku – lymfedému.-
Fyziologie
-
Nyní studovat1 Základní fyziologické a patofyziologické principy a koncepty
-
Nyní studovat2 Fyziologie a patofyziologie krve
-
Nyní studovat3 Fyziologie a patofyziologie imunity
-
Nyní studovat4 Fyziologie a patofyziologie dýchání
-
•4.1 Přehled fyziologie dýchání
-
•4.2 Hlavní procesy dýchání
-
•4.3 Krevní plyny
-
•4.4 Respirace a acidobazická rovnováha
-
•4.5 Regulace dýchání
-
•4.6 Obranné dýchací reflexy
-
•4.7 Hypoxie
-
•4.8 Hypokapnie a hyperkapnie
-
•4.9 Poruchy respiračních funkcí
-
•4.10 Patofyziologie hlavních onemocnění plic
-
•4.11 Respirační insuficience
-
-
Nyní studovat5 Fyziologie a patofyziologie oběhu krve a lymfy
-
Nyní studovat6 Fyziologie a patofyziologie trávení a vstřebávání
-
•6.1 Přehled a základní pojmy z fyziologie trávicího ústrojí
-
•6.2 Řízení trávicího systému
-
•6.3 Pohyby trávicí trubice
-
•6.4 Principy trávení a vstřebávání
-
•6.5 Imunitní systém trávicího ústrojí
-
•6.6 Krevní oběh trávicího ústrojí
-
•6.7 Dutina ústní
-
•6.8 Hltan (farynx) a jícen (ezofagus)
-
•6.9 Žaludek
-
•6.10 Tenké střevo
-
•6.11 Tlusté střevo a konečník
-
•6.12 Slinivka břišní (pankreas)
-
•6.13 Játra a žluč
-
•6.14 Poruchy tvorby slin
-
•6.15 Poruchy polykání (dysfagie)
-
•6.16 Gastroezofageální reflux (GER)
-
•6.17 Poruchy žaludeční motility a sekrece
-
•6.18 Peptický vřed
-
•6.19 Nevolnost a zvracení
-
•6.20 Malabsorpční syndrom
-
•6.21 Průjem a zácpa
-
•6.22 Ileus
-
•6.23 Nedostatečnost slinivky břišní (pankreatická insfucience)
-
-
Nyní studovat7 Fyziologie a patofyziologie jater
-
Nyní studovat8 Fyziologie a patofyziologie metabolismu
-
Nyní studovat9 Fyziologie a patofyziologie výživy
-
Nyní studovat10 Fyziologie a patofyziologie výměny tepla a kůže
-
Nyní studovat11 Fyziologie a patofyziologie ledvin a vylučování
-
Nyní studovat12 Fyziologie a patofyziologie vnitřního prostředí
-
Nyní studovat13 Fyziologie a patofyziologie žláz s vnitřní sekrecí
-
•13.1 Základní pojmy a principy
-
•13.2 Hypotalamus-hypofýza
-
•13.3 Žlázy regulované osou hypotalamus-hypofýza
-
•13.4 Žlázy s odlišnou regulací
-
•13.5 Další látky hormonálního charakteru
-
•13.6 Základní pojmy
-
•13.7 Patofyziologie jednotlivých žláz
-
•13.7.1 Poruchy hypothalamu
-
•13.7.2 Poruchy hypofýzy
-
•13.7.3 Patofyziologie štítné žlázy
-
•13.7.4 Patofyziologie kůry nadledvin
-
•13.7.5 Patofyziologie pohlavních hormonů
-
•13.7.6 Patofyziologie příštítných tělísek
-
•13.7.7 Patofyziologie dřeně naledvin
-
•13.7.8 Patofyziologie endokrinního pankreatu – diabetes mellitus
-
-
•13.8 Testovací otázky
-
-
Nyní studovat14 Fyziologie a patofyziologie rozmnožování a těhotenství
-
Nyní studovat15 Obecná neurofyziologie
-
Nyní studovat16 Fyziologie a patofyziologie svalstva a pohybového aparátu
-
Nyní studovat17 Fyziologie a patofyziologie CNS
-
Nyní studovat18 Fyziologie práce
-
Nyní studovat19 Vliv životního prostředí na fyziologické funkce
-
Nyní studovat20 Souhrnné testovací otázky
-